一般的にがんは、年齢が上がれば上がるほど罹患しやすくなるものですが、20~30代の若い女性に多いのが、子宮の入り口にあたる子宮頸(けい)部にできる子宮頸がん。
日本では、毎年約1万人以上の人が子宮頸がんと診断されていますが(※1)、 そのうちの約16% が20~30代の若い世代です。
この記事では、20~30代の子宮頸がんの特徴や、子宮頸がんと妊娠・出産との関係などをお伝えします。
目次
子宮頸がんとは
子宮は、子宮体部と子宮頸部に分かれます。そのうち、子宮の入り口にあたる子宮頸部にできるがんが子宮頸がんです。まずは、子宮頸がんの特徴について詳しく見ていきましょう。
原因の大半はヒトパピローマウイルス(HPV)
原因が明らかになっていないがんが多い中、子宮頸がんは原因が明らかになっているがんです。子宮頸がんの95%以上 はヒトパピローマウイルス (HPV)というウイルスが原因であることがわかっています(※2) 。
HPVは性的接触によって感染するウイルスで、性的接触のある女性の過半数が感染すると言われているほど、ありふれたウイルスです。
HPVに感染しても、90%以上の人が免疫の力で体外に排出されてがんになりません。しかし、10%の人は感染が継続し、そのうちの自然治癒に至らない一部の人が子宮頸がんに罹患してしまいます(※3)。
20代や30代にも増えている
一般的にがんは、年齢が上がれば上がるほど罹患しやすくなるものですが、20~30代のがん罹患数で多いのが子宮頸がんです。
子宮頸がんはHPVというウイルスが主な原因で、性的接触のある女性は全員HPVに感染する可能性があります。数年から十数年にわたってHPVに感染し続けるとがんになることもあります。
そのため、例えば、10代後半で性的接触を持った女性が、数年から十数年の時を経た20~30代に子宮頸がんに罹患するというわけです。
子宮頸がんの発症率
日本における子宮頸がんの患者数は、2019年の調査では年間で1万人以上に上ります。
そして、2020年の調査では年間約2,800人以上もの人が子宮頸がんで命を落としているという状況です。 患者数や死亡数は2000年以降、増加傾向にあります(※4) 。
また、1975~1995年までは25歳以降で子宮頸がんの罹患率が高くなっていましたが、2000年代に入ってからは20代前半での子宮頸がんの罹患率が高くなっているのが特徴的です。
初めて性的接触を持った年齢が低くなっていることが理由と考えられています。
子宮頸がんの症状

子宮頸がんの特徴として、初期の段階では自覚症状がほとんどない点が挙げられます。
特に子宮頸がんの一歩手前の状態である子宮頸部上皮内腫瘍(CIN)や上皮内線がん(AIS) の段階では、出血や痛みもありません。
子宮頸がんが進行すると、月経中でないにもかかわらず出血したり、性交時に出血したりといった自覚症状が出現します。さらに、臭いのある濃い茶色のおりもの、膿のようなおりもの、水っぽいおりものなどの症状が見られることも少なくありません。
そのほかの症状としては、多量の出血、骨盤の痛み、下腹部の痛み、腰の痛み、尿潜血、便潜血などがあります。少しでも気になる症状が見られたら、できるだけ早く医療機関を受診してください。
子宮頸がんと妊娠・出産
子宮は、妊娠したときに赤ちゃんを育てるための器官です。
そのため、子宮頸がんと妊娠・出産の関係を心配している方も多いと思います。子宮頸がんに罹患した場合、妊娠や出産はできるのでしょうか。
子宮頸がんになったら妊娠できない?
子宮頸がんになった患者さんで妊娠を望む場合、気にかかるのが妊娠できるかどうかでしょう。
ごく初期の子宮頸がんであれば、がんが見つかった子宮頸部を円錐状に切除する円錐切除術を行うことで、子宮を温存することも可能です。その場合、妊娠することはできますが、慎重な経過観察が必要となります。
子宮を残す治療法は、子宮頸部上皮内腫瘍(CIN)や上皮内線がん(AIS)、ステージⅠA期、ⅠB1期などの初期に行われます。
また、子宮を残した場合、がんの再発リスクが高まるため、治療法を決めるときは、主治医とよく相談して決めるようにしましょう。
もし妊娠中に子宮頸がんが見つかったらどうなる?
妊娠中に子宮頸がんと診断された場合、妊娠は継続できるのでしょうか。
妊娠を継続できるかどうかは、がんの状態や胎児の成長度合いによって異なります。
上皮内線がん(AIS)であれば妊娠を継続し、出産後に治療を受けることも可能です。ステージⅠA期の場合、妊娠中でも円錐切除術が必要となります。子宮を温存することも可能ですが、術後に慎重な経過観察を行わなければなりません。
ステージⅠA期よりもがんが進行している場合、子宮摘出が必要となります。赤ちゃんが体外生活可能であれば、すぐに帝王切開を行い、子宮を摘出します。赤ちゃんが体外生活を送れるようになるまで子宮摘出を遅らせる方法もありますが、妊娠があまりにも早期の場合や経過観察中に状態が悪化した場合は、妊娠継続を諦めて子宮摘出術を行わなければなりません。
子宮頸がんの予防法
原因がはっきりしないがんと異なり、子宮頸がんの95%以上はヒトパピローマウイルス(HPV)への感染が原因です(※2)。 原因がはっきりしているため、予防することも可能です。ここでは、子宮頸がんの予防法や子宮頸がんから命を守るための重要なポイントをお伝えします。
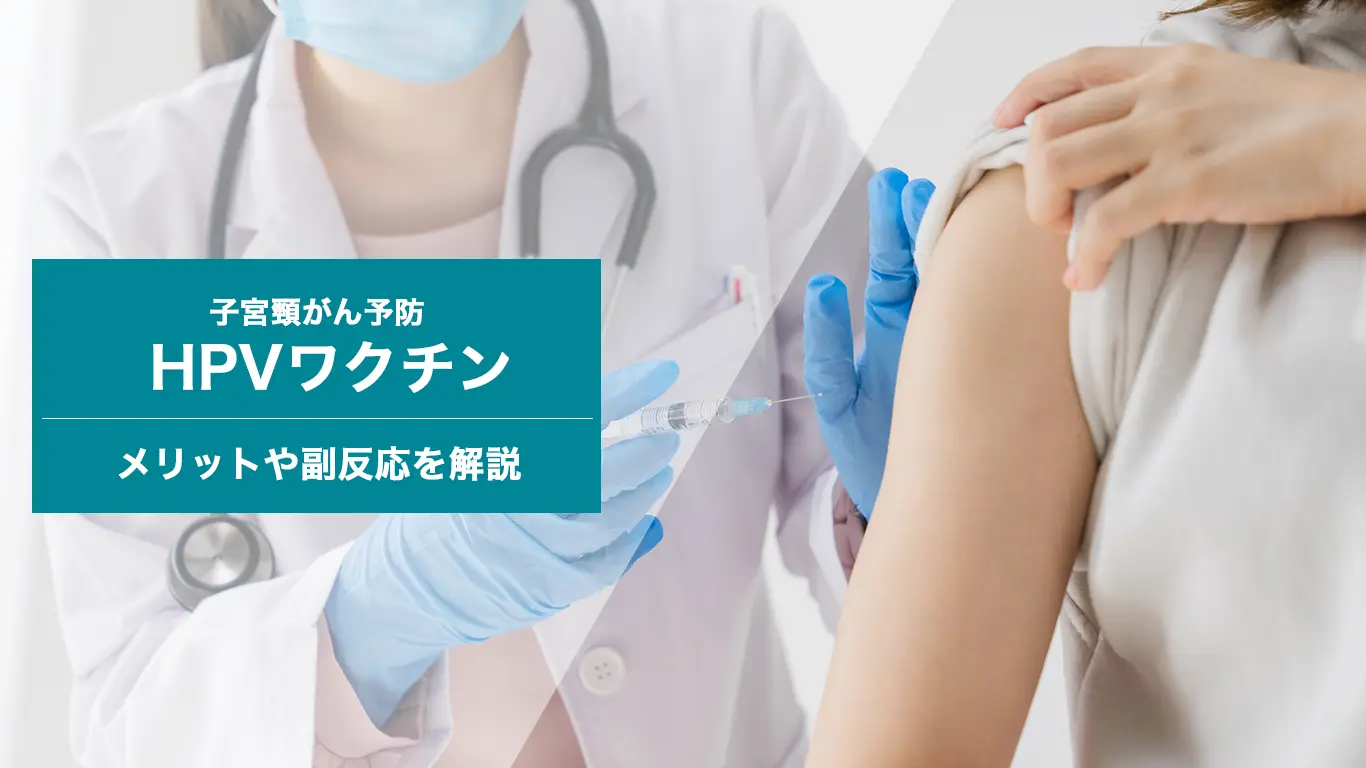
HPVワクチン
HPVワクチンとは、ヒトパピローマウイルス(HPV)の感染を予防するためのワクチンです。ワクチンの種類は、2価ワクチン、4価ワクチン、9価ワクチンの3種類に分かれています(※5) 。
ヒトパピローマウイルスと一口に言っても、さまざまなタイプのウイルスがあり、子宮頸がんを引き起こしやすいタイプと引き起こしにくいタイプがあります。
2価ワクチンと4価ワクチンは、子宮頸がんを引き起こしやすいHPV16型と18型の感染を防止することが可能です。2価ワクチンや4価ワクチンを接種することによって、子宮頸がんの50~70%を防ぐことができます(※5) 。また、9価ワクチンに関しては、HPV16型と18型に加えて、31型、33型、45型、52型、58型への感染も防止 できるため、子宮頸がんの80~90%を防ぐことが可能です(※5) 。
小学校6年生から高校1年生の女子は、無料でHPVワクチンを受けられます(※6) 。
なお、日本では一時期、ワクチン接種を国が積極的な勧奨していない時期がありました(※7) 。その時期に対象年齢を迎え、ワクチン接種の機会を逃してしまった女性に対して、「キャッチアップ接種」も行われています。1997年4月2日~2006年4月1日生まれの女性で、過去にワクチン接種を3回行っていない場合、2025年3月まで無料でワクチンを接種できます(※8) 。
子宮頸がん検診
子宮頸がんにかかる可能性をゼロにすることはできませんが、命を落とすリスクを低くすることは可能です。子宮頸がんから命を守るために重要なのは、できるだけ早期に発見し、すぐに治療を開始することです。
子宮頸がんに限らず、全てのがんに対して言えることですが、がんは早期に治療を開始すればするほど、命を落とすリスクが下がります。
子宮頸がんを早期に発見するために重要となるのが、子宮頸がん検診です。
子宮頸がん検診では、自覚症状の有無などを問う問診、子宮頸部周辺の状態を見るための腟鏡診、子宮頸がんや前段階の病変の有無を見るための細胞診、子宮と卵巣の形や状態を見る内診が行われます。トータルで数分もあれば終わってしまう簡単な検診です。子宮頸がんは早期に発見すれば、命を守れることはもちろん、子宮を残すことも可能です。早期発見のために、積極的に子宮頸がん検診を受診することをおすすめします。
20代の子宮頸がんについて【まとめ】

一般的にがんは年齢が高くなるほど、罹患のリスクが高まるものですが、子宮頸がんは違います。子宮頸がんにかかる女性のうち、約16%が20~30代 です。
子宮頸がんの前段階の上皮内線がんも含めると、約38%を20~30代で占められています 。日本では毎年1万人以上の人が子宮頸がんに罹患しているという現状がありますので、単純計算で年間3,800人の20~30代女性が子宮頸がんに罹患しているということになります(※1) 。
子宮頸がんは進行してしまうと、命を落とすリスクが高まり、子宮を残せない可能性も高くなってしまいます。早期に発見するために、定期的に子宮頸がん検診を受けましょう。
(※1)国立がん研究センター|最新がん統計
(※2)公益社団法人 日本産科婦人科学会|子宮頸がんとHPVワクチンに関する正しい理解のために
(※3)公益社団法人 日本産科婦人科学会|子宮頸がんとは
(※4)国立がん研究センター|子宮頸部
(※5)厚生労働省|ヒトパピローマウイルス感染症~子宮頸がん(子宮けいがん)とHPVワクチン~
(※6)厚生労働省|HPVワクチンに関するQ&A
(※7)公益財団法人 日本対がん協会|HPVワクチンについて
(※8)厚生労働省|ヒトパピローマウイルス(HPV)ワクチンの接種を逃した方へ~キャッチアップ接種のご案内~