小児脳幹部グリオーマは、脳の中でも呼吸や心拍など生命維持に直結する脳幹に発症する腫瘍であり、正確に理解することが重要です。
本記事では、小児脳幹部グリオーマとはどのような病気なのかをはじめ、原因と考えられていること、初期症状や進行に伴う変化や現在行われている治療、生存率について、医学的な情報を用いながら解説します。
目次
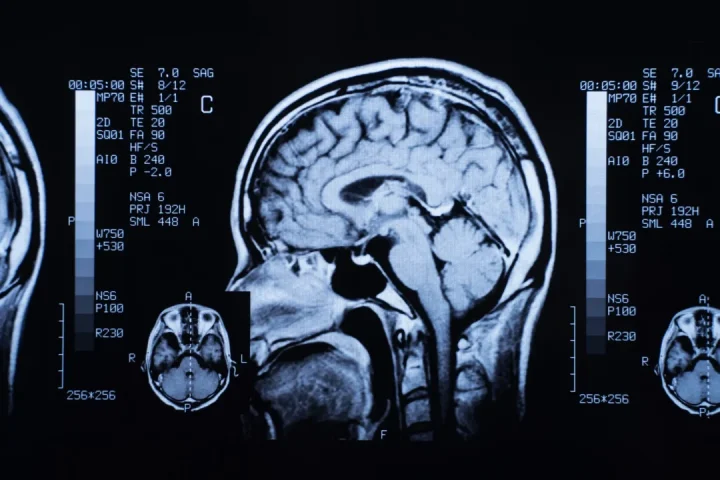
小児脳幹部グリオーマとは?

小児脳幹部グリオーマは、小児がんの一つに分類される悪性の神経膠腫(グリオーマ)です。脳の中心に位置する「脳幹」で発症し、日本では年間の発症数(0歳から14歳)は決して多くありませんが、高度な専門的対応が必要な病気とされています(※1)。
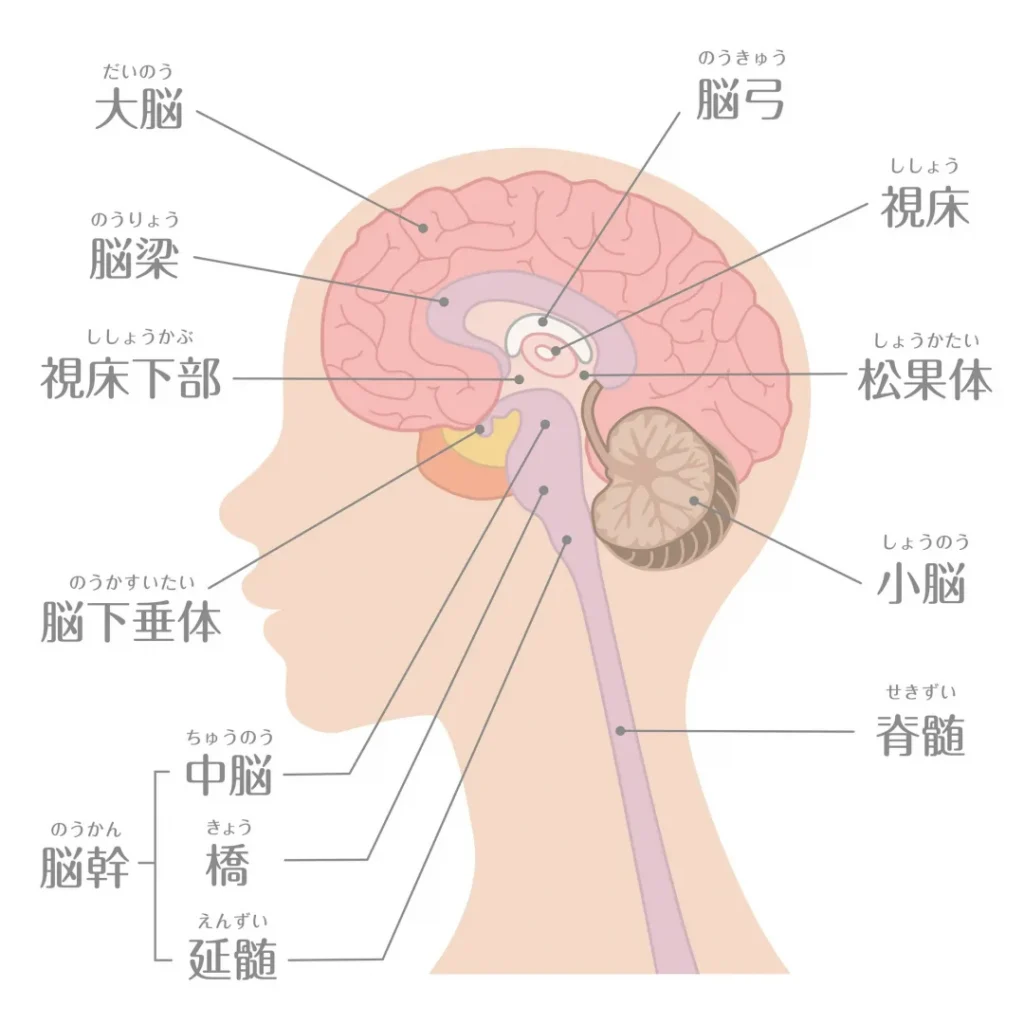
脳幹は、呼吸や心拍、体温調節、手足の動きなど、人間が生きていくために極めて重要な部位です。多くの脳神経が集中しているため、わずかな病変でも全身に大きな影響を及ぼすリスクがあります。
脳幹に広がるタイプは「脳幹グリオーマ」と総称されます。中でも、橋(きょう)と呼ばれる部位にびまん性(周囲に染み込むように広範囲にじわりと広がるさま)に広がるものは、これまで「DIPG(Diffuse Intrinsic Pontine glioma;びまん性内在性橋グリオーマ)」と呼ばれてきました。近年のWHO分類では、H3 K27M変異など特定の遺伝子変化を伴う腫瘍が「びまん性正中グリオーマ(diffuse midline glioma)」と定義されており、橋に発症するDIPGはその代表的な腫瘍の一つとして位置づけられています。
診断はMRIなどの画像検査が中心です。脳幹は生命を支える中枢であり、境界が不明瞭な状態で広がることが多いため、手術で完全に取り除くことは容易ではありません。そのため、お子さんにとって最善の道を探るために、慎重に治療方針を検討することが重要です。
原因と「親の責任ではない」理由
小児脳幹部グリオーマの原因は、現代医学では解明されておらず、未だ不明な点が多いのが実情です。特定の生活環境や食事、育て方が影響したという根拠はなく、日々の暮らしや妊娠中の過ごし方が発症につながるという科学的証拠も存在しません。ましてや、ご家族の行動が原因となった事実は一切認められておらず、この病気は誰の責任でもないのです。
また、一部の腫瘍ではH3K27M変異と呼ばれる遺伝子の変化が見つかることがありますが、これは子どもの体内で新たに起こった変化であり、親から受け継いだ遺伝子とは異なるものです。妊娠中の過ごし方やワクチン接種、日常生活の選択が原因になるという科学的証拠も示されていません。
突然の診断に「自分のせいではないか」と思い詰めてしまう保護者もいらっしゃいますが、現時点で確認されている医学的知見では、保護者の責任によって発症する病気ではないとされています。
初期症状と進行に伴う症状の特徴
小児脳幹部グリオーマの初期段階は、日常の体調変化と区別がつきにくい症状から始まることがあります。しかし、腫瘍の進行に伴い、症状は次第に強まり、稀に水頭症を合併するケースもあります。
ここでは、初期に見られやすい症状と、進行に伴って現れる症状について解説します。
初期に気づかれやすい症状
初期に気づかれやすい症状としては、次のような変化が見られます。
- 歩きにくさやふらつき(身体が傾く、転びやすくなる)
- 目の動きの異常(物が二重に見える、目が内側に寄る)
- 顔の左右差(笑った時に口元の動きが左右で異なる、片方の目が閉じにくいなど)
これらの症状は一時的な体調不良や疲れ、成長過程の変化と区別がつきにくく、すぐに重大な病気として疑うのが難しい点が特徴といえます。症状が続く、または強さが増す場合は、医療機関での詳しい評価が重要です。
進行に伴って現れる症状
腫瘍が進行すると、よりはっきりとした神経症状が現れることがあります。
代表的な症状としては、次のようなものが挙げられます。
- 手足に力が入りにくい、片側が動かしづらいなどの麻痺
- 飲食物をうまく飲み込めない、むせやすいといった嚥下(えんげ)の障害
- 言葉がはっきりしない、話しにくいといった構音障害
- 呼吸が不安定
- 強い眠気や意識の低下
- 頭痛や嘔吐(水頭症)
ただし、症状の現れ方や進行の速さには個人差があり、同じ診断名でも経過は一人ひとり異なります。主治医と相談しながら、状態に応じた対応を検討することが大切です。
小児脳幹部グリオーマの治療法

脳腫瘍と聞くと、まず摘出手術を思い浮かべる方が多いでしょう。しかし、小児脳幹部グリオーマは発症する場所や広がり方の性質上、治療の目的や考え方が他の腫瘍とは異なるアプローチがなされます。
ここでは、小児脳幹部グリオーマにおいて手術が行われにくい理由と、現在中心となっている放射線治療について整理します。
なぜ手術が行われないことが多いのか
脳幹は呼吸や心拍、血圧の調整など、生命維持に直結する働きを担う極めて重要な部位です。そのため、わずかな損傷でも深刻な後遺症や命に関わる影響が生じる可能性があります。
小児脳幹部グリオーマの多くは、正常な組織の中に染み込むように「びまん性」に広がる性質があります。このような広がり方では、腫瘍の境界を明確に区別して取り除くことが難しく、安全に切除できる範囲が限られるため、手術が行われないことが一般的です。
一方で、最近では診断を確定させたり、遺伝子変異を調べたりするために、細い針を用いて腫瘍組織の一部を採取する「生検術」が行われることが増えています。これにより、個々の腫瘍の性質に合わせた治療法の検討が可能になります。
放射線治療が中心
現在、小児脳幹部グリオーマの標準治療は放射線治療とされています。腫瘍を完全に取り除くことが難しいため、外科手術ではなく、腫瘍に放射線を照射して増殖を抑える方法がとられます。治療はおよそ6週間行われるのが一般的です。
放射線治療によって一時的に症状が改善したり、腫瘍の進行を一定期間抑えられたりすることが期待されます。
化学療法については、単独での効果は限定的とされていますが、放射線治療と併用される場合や、治療後に再発が確認された際の有効な選択肢として検討されることがあります。現在も国内外で臨床研究が進められており、新たな治療法の可能性が模索されています。
ただし、使用する薬剤や治療の組み合わせは個々の状態によって異なります。期待される効果だけでなく、副作用についても十分な説明を受けたうえで、適切な治療方針を慎重に選択することが重要です。
小児脳幹部グリオーマの完治と生存率
小児脳幹部グリオーマの生存率や予後については、「中央値」という統計的な指標で示されることが一般的です。数字はあくまで集団の傾向を示すものであり、一人ひとりの経過をそのまま決めるものではありません。稀ではありますが、長期間安定した経過をたどるケースも報告されています。
また、小児の脳幹部グリオーマは成人の脳幹腫瘍とは遺伝子変異の背景といった性質が異なると考えられており、脊髄への転移の頻度は高くありませんが、慎重な経過観察が必要です。公的機関や研究論文で発表された数値はあくまで参考情報の一つとして捉え、個別の状況については主治医と丁寧に確認しながら向き合っていくことが大切です。
家族だけで抱え込まずに専門家への相談も検討しよう
小児脳幹部グリオーマは家族だけで抱え込まず、正確な情報や支援を得ながら向き合うことが大切です。医療的な説明は医師や専門家との対話を通じて理解を深め、数値だけにとらわれず、今できることを一緒に考えていきましょう。
また、病気や治療、支援制度について幅広い情報を知ることは正しい判断の助けになります。詳しい情報や専門的な解説が必要な方は、がん情報サイトなども参考にしてください。
(※1)国立がん研究センター|小児・AYA世代のがん罹患