乳がんは、日本人の女性が罹患するがんの中で最も多い疾患です。罹患者数は増加傾向にあり、2019年の統計では、約9万7,000人の女性が乳がんになっています。これは、日本人女性の9人に1人が罹患している計算になります(※1)。
また、乳がんの罹患率は30代を超えたあたりから上昇し、40代後半になるとより高まっていくのが特徴です(※2)。とはいえ、女性の中には乳がん検診のことをあまり知らず、適切な検査を受けていない方がいるかもしれません。また、マンモグラフィー検査とエコー検査のどちらを受診したらよいかわからない方もいるでしょう。
本記事では、乳がん検診で実施する検査について解説します。2つの検査の違いやメリット・デメリットを理解し、自身にとって適切な検査を受けましょう。
乳がんになるやすい人についてより詳しく知りたい方は、以下の記事をご覧ください。
目次
乳がん検診とは?

乳がん検診とは、がんの早期発見・早期治療につなげるための検査です。
乳がんによる死亡率を減少させることを目的とし、主にマンモグラフィー検査やエコー検査(超音波検査)を行います。乳がんを早い段階で発見できれば、高い確率で治癒が見込めるとされています。また、早期発見ができれば、以下のメリットが期待できるでしょう。
- 治療期間が短縮できる
- 治療費が抑えられる
- 乳房温存療法が可能になる
乳がんは早期発見できれば、決して怖い疾患ではありません。しかし、自分で気づくのは困難であるため、検診を受診する必要があります。
マンモグラフィー検査とエコー検査のどちらを受けるべき?

マンモグラフィー検査とエコー検査の場合、どちらを受けるべきでしょうか。
結論から言うと、40歳未満の場合はエコー検査を受診し、40代以降の方はマンモグラフィーの受診を基本とするのが良いでしょう(※3)。
40歳未満の方の場合、高濃度乳房(乳腺の密度が高いためマンモグラフィーで乳房が白く映る)の影響によって、マンモグラフィー検査を行ってもしこりの有無がわかりにくい場合があります。そのため、20代や30代の方の場合は、エコー検査が適していると言えるでしょう(※4)。
20代の乳がん患者についてより詳しく知りたい方は、以下の記事をご覧ください。
高濃度乳房に対するエコー検査の有効性に関しては、がん対策のための戦略研究『超音波検査による乳がん検診の有効性を検証する比較試験』(J-START)にて、死亡率の減少効果は明らかにされていないものの、感度およびがんの発見率が上昇する結果が得られています(※5)。
40歳を過ぎの方の場合、国の指針によりマンモグラフィー検査の受診が基本ですが、40歳以上の方でも乳腺の密度が高い場合、検診精度が低くなるのが課題として挙がっています(※6)。そのため、近年ではマンモグラフィー検査にエコー検査を組み合わせる方法が採用されています。
40歳代の女性を対象に行われた、マンモグラフィー検査にエコー検査を併用する群とマンモグラフィー単独群との比較試験では、マンモグラフィーとエコー検査の併用群は、マンモグラフィー単独群に比べ、感度およびがん発見率において有用性が示されたという報告もあります(※4)。
そのため、40歳以上の方はマンモグラフィー検査を基本とし、必要に応じてエコー検査を併用すると良いでしょう。
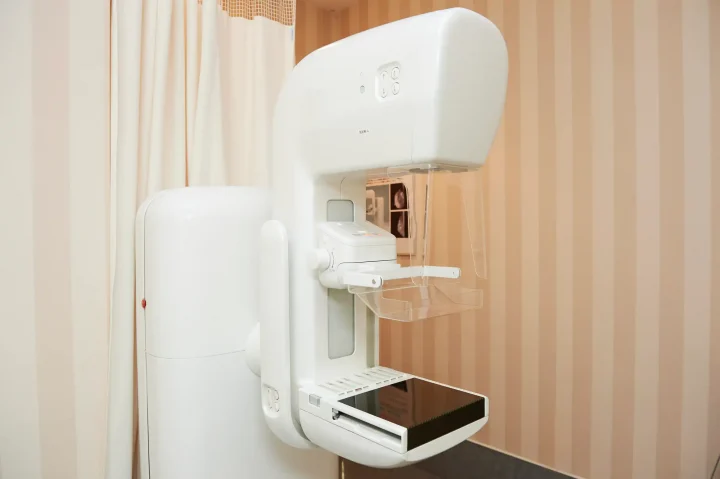
マンモグラフィー検査の特徴
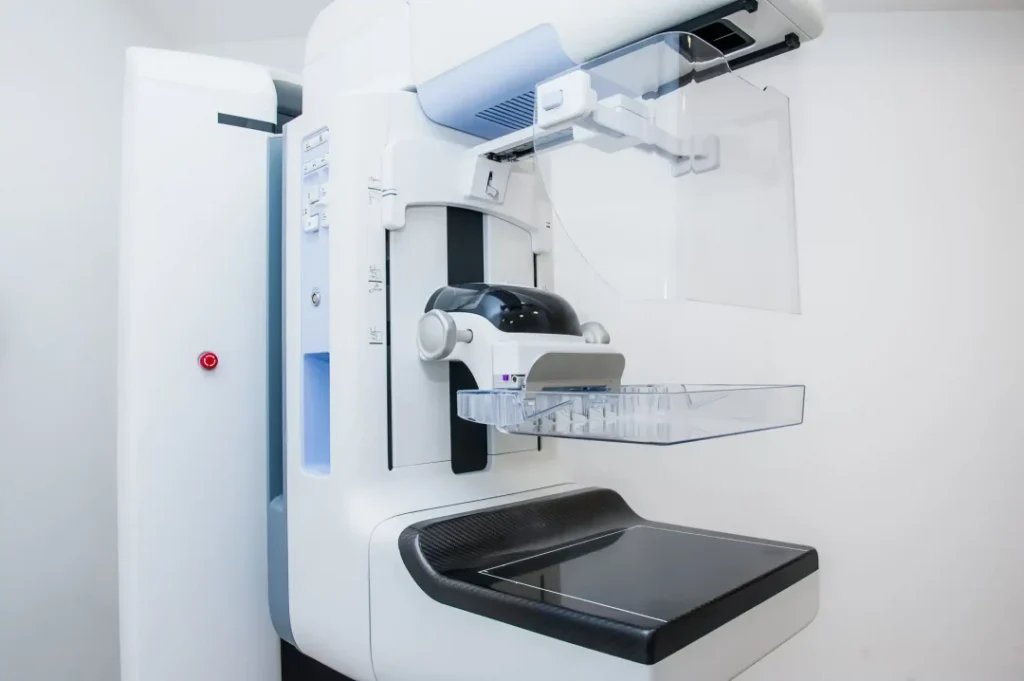
マンモグラフィー検査とは、プラスチック製の板で乳房を片方ずつ挟みながら撮影する乳房専用のX線検査です。乳房を圧迫しながら薄く伸ばすことで乳腺が広がり、しこりや石灰化を発見できます。
痛みを感じる場合がありますが、圧迫時間は数十秒程度であり、痛みが続くことはあまりありません(※7)。月経前1週間を避けて受診すると、痛みが和らげられるとされています(※7)。
40歳から2年ごとの受診であれば、放射線被ばくによる健康被害はほとんどありません。1度の撮影によって乳房が受ける放射線量は0.05〜0.15ミリシーベルトであり、一般的の人が年間で受ける自然放射線量(約2.4ミリシーベルト)より低い数値となっています(※7)。
マンモグラフィー検査の場合、主に以下に該当する方は受診できない場合があります。
- 妊娠中・授乳中の方
- 豊胸手術後の方(※注入した素材によって対応できる場合とそうでない医療機関がある)
- ペースメーカーの方
妊娠中・授乳中の方の場合、乳腺が発達した状態になっており、マンモグラフィー検査では全体が白く映るため正確な診断が困難になります。そのため、授乳をしている方は、断乳後6カ月を目安にマンモグラフィー検査を受診しましょう(※8)。ただし、しこりなどの違和感がある場合は、授乳中であっても乳腺専門外来の受診をおすすめします。
マンモグラフィー検査のメリット・デメリット
エコー検査と比較した場合のマンモグラフィー検査のメリット・デメリットは以下の通りです。
マンモグラフィー検査のメリット
- 視診/触診では見つけにくい小さな病変が発見できる
- エコー検査では見つけにくい石灰化(乳房の一部にカルシウムが沈着したもの)が発見しやすい
- 有効性(死亡率の減少効果)が証明されている
マンモグラフィー検査のデメリット
- 圧迫により痛みを感じる場合がある
- 高濃度乳房では精度が落ちる
- 妊娠中は受けられない
エコー検査の特徴
エコー検査は、乳房用の超音波画像診断装置を用いて超音波を乳房に当て、反射して跳ね返ってくる信号を画像化する検査です。検査をすると、しこりの内部や表面の性状がわかるため、乳がんが良性か悪性かを判断しやすくなります。
また、20代や30代の乳腺密度が高い方でもしこりを発見できるのもエコー検査の特徴です。さらに、放射線被ばくがなく、痛みを伴わずに検査できる点もメリットといえるでしょう。一方で、乳がんの石灰化を画像に映し出すことは難しく、がんの状態によっては見落とされるリスクがあります。
エコー検査のメリット・デメリット
マンモグラフィー検査と比較した場合のエコー検査のメリット・デメリットは以下の通りです。
エコー検査のメリット
- 被ばくの心配がなく、妊娠中やその可能性がある場合でも検査を受けられる
- 痛みがなく、迅速かつ簡単に検査できる
- 高濃度乳房でもしこりが確認できる
エコー検査のデメリット
- 石灰化を確認するのが難しい
- 検査技師の技量の差が出る場合がある
- 有効性(死亡率の減少効果)が証明されていない
乳房のセルフチェックの方法

乳がん検診を受けるか迷っている方は、乳房をセルフチェックし、しこりを探してみることをおすすめします。セルフチェックの方法は、主に以下の3つです。
- 上半身裸の状態で鏡の前に立ち、腕を上げ下げして乳房の状態を確認す
- 入浴時に、指にボディソープをつけた状態で4本の指をそろえながら乳房に当て、くるくると渦巻き状に動かしながら乳房表面にしこりや皮膚の異常がないか確認する
- 就寝前に仰向けになった状態で腕を上げ、乳房を指の腹で軽く圧迫しながら確認する。また、わきの下にも触れて違和感の有無を確認する
上記を実施する際、生理が終わって4〜7日後に実施してください。乳房のセルフチェックを行いった際、明らかなしこりや乳首からの分泌液(血液)などがある場合は、速やかに乳腺専門の医療機関を受診しましょう。
マンモグラフィー検査とエコー検査以外に行う検査
乳がん検診の検査では、マンモグラフィー検査とエコー検査以外に以下の検査があります。必要に応じて適切な検査を受診しましょう。
| 検査項目 | 概要 |
| 視診 | 乳房のくぼみやただれの有無、乳房の形の左右の差、乳頭からの分泌物の有無を目視する |
| 触診 | 指で乳房からわきの下を触って、しこりの有無を確認する |
| 病理検査 | 細胞を顕微鏡で調べ、がん細胞の有無などを確認する |
| MRI検査 CT検査 骨シンチグラフィPET検査 | マンモグラフィーや超音波検査ではわからない小さな病変や広がり、転移の状況を確認する |
| 腫瘍マーカー検査 | がん診断の補助や診断後の治療経過を確認する |
乳がんを早期発見・早期治療するために検診を受診しよう

乳がんは、女性が罹患するがんの中で最も多い疾患であり、罹患数・死亡数ともに増加傾向にあります。一方で、早期発見ができれば適切な治療につなげることができ、予後が良くなるでしょう。
40歳未満の方はエコー検査を受診し、40歳以降の方は、マンモグラフィー検査を基本とし、必要に応じてエコー検査も併せて受診することをおすすめします。乳がんを予防するためにも、定期的にマンモグラフィー検査やエコー検査を受診し、健康管理に努めましょう。
(※1)国立研究開発法人国立がん研究センター|最新がん統計
(※2)国立研究開発法人国立がん研究センター|乳房
(※3)日本予防医学協会|乳房検査について
(※4)厚生労働省|超音波検査による乳がん検診の 有効性を検証する比較試験 (J-START)の進捗状況について 東北大学大学院医学系研究科外科病態学講座
(※5)日本乳癌検診学会・日本乳癌学会・日本乳がん検診精度管理中央機構|対策型乳がん検診における「高濃度乳房」問題の対応に関する提言
(※6)日本対がん協会|乳がんの検診について
(※7)国立研究開発法人国立がん研究センター|乳がん検診について
(※8)公益財団法人東京都予防医学協会|乳がん検診
参照日:2024年6月