胆道がん
胆道がんとは、胆道の管の内側を覆っている細胞(胆管細胞といいます)から発生するがんです。5年生存率はステージIでは56.7%、ステージIIでは26.1%、ステージIIIでは12.8%、ステージIVでは2.4%となっています。
2015年に大手ゲーム会社の社長や女優の方が胆道がんのために50歳台で亡くなったことがニュースになり、一時的に、胆道がんに関する関心が広がりました。
しかし、肺がんや大腸がんなどと比べると、依然として「胆道がん」への関心は少ないようです。胆道・胆管がどのような臓器で、胆道がんがどのような病気であるのかは、十分に理解されていないように思われます。
胆道がんは、特徴的な自覚症状が少なく、がん検診出来るような簡便な検査方法がありません。さらに、手術治療などの治療でも合併症や副作用があるために、手術できない、または手術によって根治できない場合もあります。
胆道がんは難しい疾患、がんの1つと言えます。ここでは、胆道がんについてどのような疾患で、どのような検査や治療が行われているのかについて紹介します。ぜひ予防や早期発見、よりよい治療選択のための参考にしてください。
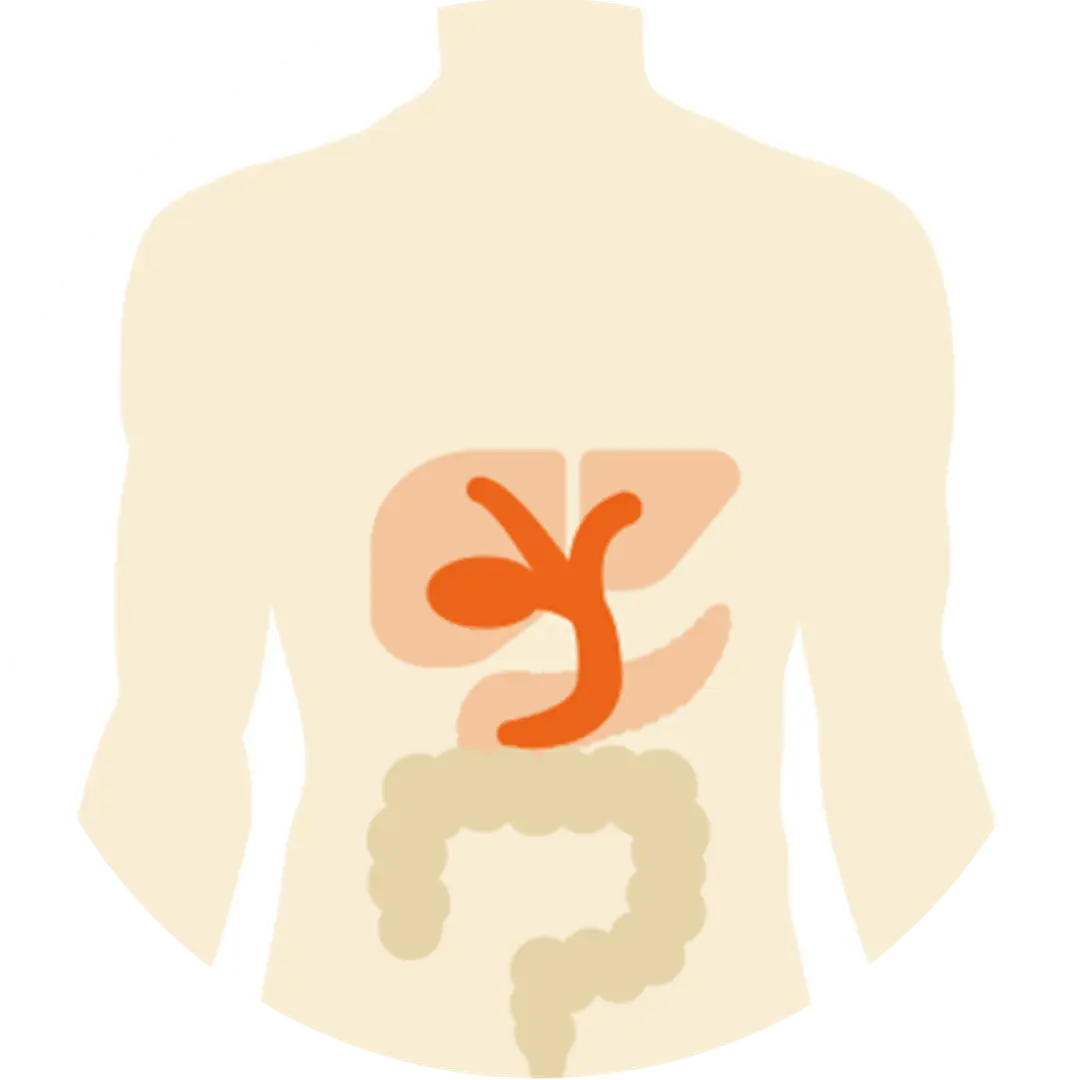
肝臓で作られた胆汁は肝臓の中にある胆管(肝内胆管)を通って胆のうまで流れていき、一時貯蔵・濃縮されます。食事をする時には、胆のうが収縮します。それによって、胆汁は胆管(肝外胆管)を通って十二指腸に流れ出て、消化液として働きます。胆道(胆管・胆のう)は、このように胆汁の貯蔵場所・通り道として働いています。
目次
胆道がんとは
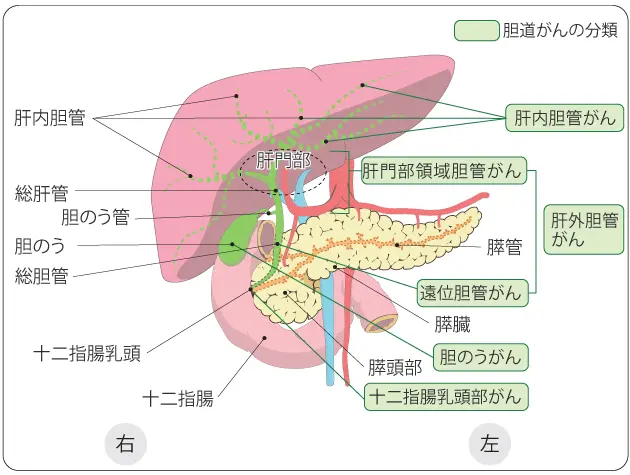
胆道がんとは、胆道の管の内側を覆っている細胞(胆管細胞といいます)から発生するがんです。胆道がんは発生する場所やどのように大きくなるかによって分類されています。
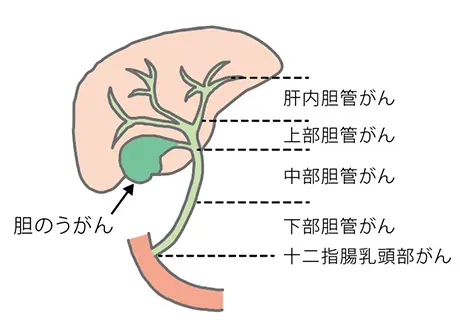
まず、発生する場所による分類では、次のように分類され名前が付けられています。胆管からがんが発生する「肝内胆管がん」・「肝外胆管がん」、胆のうから発生する「胆嚢がん」、そして胆管の十二指腸への出口付近で発生する「乳頭部がん」があります。これらは、検査や手術の方法が異なるので、このような区分がなされています。
胆道・胆管の仕組みと働き(胆道・胆管のしくみと働きについて)
私たちが食べ物を食べて、その栄養を消化・吸収するために体の中では様々な消化液が働いています。その中の1つに「胆汁」と呼ばれる消化液があります。胆汁は、肝臓の細胞が産生している黄褐色の消化液です。胆汁は、食べ物を分解するための消化酵素を含んでいませんが、他の消化酵素が働きやすくするために食物中の脂肪を乳化し、脂肪分と消化液がよく混ざり合うようにします。
原因や特徴
胆道がんの原因(リスク要因)は、他の胆道・胆管の病気(原発性硬化性胆管炎など)や、喫煙・飲酒などの生活習慣、有機溶剤の大量使用などが考えられています。そのため、これらの原因(リスク要因)がある場合には、病気の治療を行ったり、生活習慣を改善したり、安全な有機溶剤の使用をすすめることが重要になってきます。
印刷事業などで使用する1,2-ジクロロプロパンやジクロロメタンなどの有機溶剤が原因となって発生した胆道がんは職業関連性胆道がんと呼ばれ、2013年より労働災害として認定されました。通常の胆道がんと比べ、若年層(30歳代、40歳代)で発症が多いことが知られています。
また、胆道がんは、他のがんと同様で年齢が上がるとなりやすくなり、特に50歳台~70歳台で多くなっています。男女差もみられ、男性では胆管がんが多く、女性では胆嚢がんが多いことが分かっています。胆石があると胆道がんになりやすいかどうかもよく質問される点ですが、現時点では胆道がんと胆石の直接的な因果関係は証明されていません。
このような胆道がんの原因(リスク要因)や胆道がんになりやすい人の特徴を踏まえて、日常でできる予防対策や早期発見のための方法についての情報を「胆道がんになりやすい人の特徴や原因リスクについて」で紹介しています。
初期症状と診断
「大腸がん検診」や「子宮がん検診」は比較的、耳にすることがありますが、「胆道がん検診」は、日常生活で耳にすることがありません。これは、現時点では簡単な検査で胆道がんかどうかを明らかにする方法が見つかっていないからです。
また、胆道がんの初期症状には、黄疸・腹痛・吐き気・体重減少などがありますが、これらは胆道がんだけに特徴的なものではなく、他の病気でも出てくるような症状です。さらに胆道がんの初期には無症状のこともあります。そのため、自覚症状から、胆道がんに気づくことは難しくなっています。
健康診断などでも行われている一般的な血液検査では、肝胆道系酵素と呼ばれる検査項目(AST、ALT、γ-GTP、ALP)で異常値が出てくることがあります。ただし、この検査項目は、色々な原因で異常値になるので、異常値だったとしても直ぐに胆道がんの心配があるわけではありません。
このような自覚症状や血液検査の結果から、専門医が胆道がんを疑うような場合には、色々な検査が必要になります。最初は体への負担(痛みなど)が少ない検査(超音波検査など)を行い、徐々に体への負担が大きい代わりに、より詳細にわかる検査(ERCP検査など)を行って調べていきます。このような検査の流れの中で胆道がんがあると診断されれば、その時の病気の状態によって治療方針を決めていくことになります。
初期症状から診断までの流れ、検査にかかる費用については「胆道がんの初期症状と検査方法、検診にかかる費用とは」で紹介しています。
ステージ別生存率
胆道がんは見つかりにくいがんの1つですので、がんが見つかったときには既に進行した後かも知れません。一口に「進行」といっても、「どのくらい進行したのか」を知る必要があります。そのための指標として、がん「ステージ」分類があります。
がんがどのステージであるのか分かれば、がんの今の状況や今後どうなるのかを知るための目安になります。そして、治療はどのくらい効果があるのか、どんな副作用が予測されるのか、手術を受けるべきかどうか、といったことを統計情報の蓄積からある程度予測することも出来ます。
この予測の中で患者さんにもっとも重要なのが、生存率という治療成績です。胆道がんの5年生存率については、全国がんセンター協議会による調査が行われています。この調査によると、ステージIでは56.7%、ステージIIでは26.1%、ステージIIIでは12.8%、ステージIVでは2.4%となっています。
また、がんのステージが進んでからはじめるのが「緩和ケア」という考え方がかつてはありました。しかし、最近の緩和ケアの考え方は、がんがありながらも生活の質を守る、という観点に変わっています。そのため、緩和ケアはステージに関わらず行うものになっています。
このような胆道がんのステージ別生存率や平均余命、緩和ケアについての説明は「胆道がんのステージ別生存率と平均余命」で紹介しています。
治療と副作用
胆道がんと診断され、ステージも分かれば、治療方法を選択する事になります。胆道がんの主な治療方法には大きく分けて3種類あります。いずれの方法もメリットとデメリットがあり、がんの状態とそれらを天秤に掛けた上で治療方針が決定されます。
手術治療には、胆道がんを根治できるというメリットがある一方で、手術合併症のリスクが高いというデメリットがあります。これは、手術する胆道という部位の近くには肝臓・膵臓という重要な臓器があるためです。医療者はこのようなデメリットを最小限にするという課題に日々取り組んでいます。
抗がん剤(化学療法)は、手術治療ができないような進行した胆道がんであっても治療を行うことが出来るというメリットがあります。十分な期間では無いかも知れませんが、寿命を延ばす効果があることがわかっています。しかしながら、抗がん剤には副作用があり、全身状態がよくないと実施出来ません。
放射線治療は、進行していて手術はできないけれど、遠隔への転移が無い場合に選択されます。放射線を用いてがん細胞にダメージを与えますので、他の治療よりは身体への影響が少ないというメリットがあります。しかし、周辺臓器への影響を完全に無くすことはできません。
また、最近ではこれらの治療方法を組み合わせた方法や全く新しい陽子線治療などもあり、治療の選択肢の幅が広がりつつあります。
胆道がんの治療については「胆道がん治療と副作用について」にて紹介しています。
病院手術数ランキングトップ
どの病院で治療を行うかは、がんを治療していく上で重要な問題です。幾つかのメディアではクチコミを元にした評価がなされていることがあります。しかし、主観的な評価であるクチコミでは、その病院の治療によって体調が良くなっているのかどうか(治療成績)を知る事はできません。
日本では、各病院が自主的に公表しているもの以外では、治療成績に関する情報を取得することはできません。そのため、代わりの情報として「DPCデータ」と呼ばれるデータを用いた比較がよくされています。このデータの比較によって、どの病院がどのくらいの手術を行っているのかを知ることができます。
ただし、手術数は都市部で多くなりがちです。そのため、病院の治療成績の評価として手術数だけではなく、他の指標(平均在院日数など)にも注目する必要があります。
「手術数で分かる胆道がんの名医がいる病院ランキングトップ10」では、DPCデータをもとに手術数が多い病院をリストアップし、他に注目したい指標についても紹介しています。
エビデンスに基づいた胆道癌診療ガイドライン 改訂第2版. 医学図書出版株式会社
Evidence-Based Clinical Decision Support System| UpToDate | Wolters Kluwer
Epidemiology, pathogenesis, and classification of cholangiocarcinoma
Gallbladder cancer: Epidemiology, risk factors, clinical features, and diagnosis
国立がん研究センター がん統計
国立がん研究センター がん情報サービス
国立がん研究センター がん情報サービス | 胆道がん(胆管がん[肝内胆管がんを含む]・胆のうがん・十二指腸乳頭部がん)
参照日:2019年8月