血液検査を受ける際に「どうしてたくさんの試験管に採血をするんだろう?」「1本の採血で全部検査してくれればいいのに」と思うことはありませんか?実は医療者側もできれば少ない本数で採血を済ませたいと考えているのですが、検査の種類によって使用できる採血管が異なるため複数本の採血は避けて通れないのです。
それでは、血液検査にはどんな種類があり、どんな目的で行われるのかご存知でしょうか?今回は血液検査のこのような疑問について解説していきます。
また、採血でうまくいかないことを避けるために患者さん側ができることについてもご紹介するので、次回から採血を受けるときの参考にしてください。
目次
血液検査とは
血液の検査を行うためには、はじめに検査に適した状態に血液を処理する必要があります。
検査の話をする前にまずは血液について紹介しましょう。
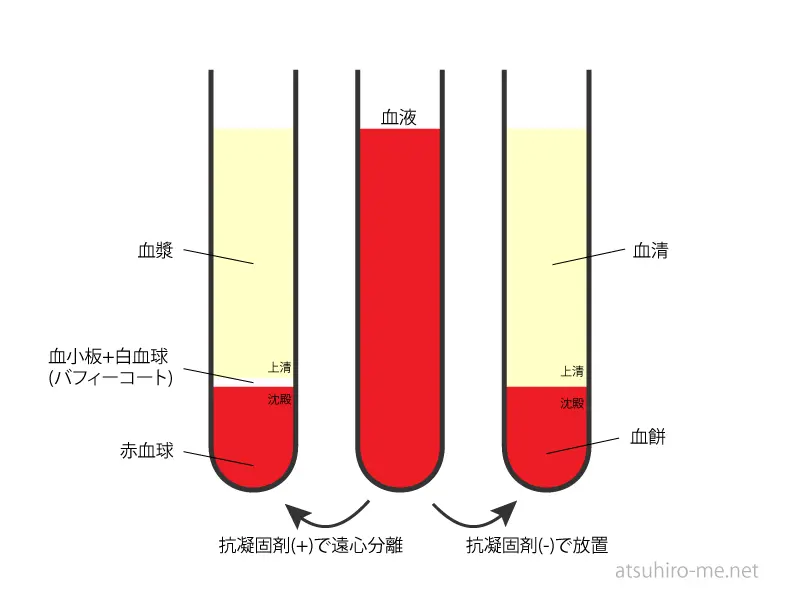
血液は、液体成分の「血漿(けっしょう)」と、細胞成分の「血球(けっきゅう)」から構成されています。血漿の中には糖や脂質、出血時に血を止めるための凝固因子などが溶けた状態で存在しています。血球は赤血球、白血球、血小板の総称です。
一方、血液は体の外に出ると自然に固まってしまいます。固まった血液はゼリーのようなプルプルとした塊と液体成分になります。この塊は血球と凝固因子によってできるもので「血餅(けっぺい)」と言います。
残った液体成分は血漿から凝固因子が取り除かれたもので、「血清(けっせい)」と呼ばれます。
血液の検査では検査の種類によって血漿、血球、血清のいずれかを用いて検査を行います。
血液検査の種類と目的
一口に血液検査と言っても、調べる対象によってさまざまな種類があります。
ここでは、どのような種類があるのか見ていきましょう。
生化学・免疫検査
血清の中に溶けている成分を調べます。
糖や脂質をはじめ、肝臓の機能を示すAST、ALTや腎臓の機能を表すCre、BUNなど多くの項目が生化学・免疫検査の中に含まれます。
がんの患者さんでは腫瘍マーカーという、がんに伴って上昇する物質を測定することも多いですが、その腫瘍マーカーも生化学・免疫検査の分野の一項目です。
生化学・免疫検査では患者さんの全身状態を調べ、炎症が起きていたりどこかの臓器に異常があったりしないかを確認しています。
症状の増悪、改善に伴って検査結果も変動することが多いので、治療の効果の判定などにも用いられます。
血液検査
血液検査というと、血液すべての検査のイメージがありますが、医療者の間で血液検査というと血球の検査のことを指します。血液検査では赤血球、白血球、血小板を調べています。
赤血球
赤血球は貧血や出血の指標です。
白血球
白血球は感染や炎症が起こっていないかを調べるのが一般的です。これらが起きている場合には血液中の白血球は増加します。
一方、血液のがんといわれる白血病やリンパ腫では血液の白血球が異常に増加したり、逆に減少したりします。また、白血病の患者さんの白血球を顕微鏡で観察すると、がん細胞の特徴をもった白血球が見られます。
血小板
血小板は血液が固まるのに関与しており、出血しやすいかどうかの指標です。
血液検査は骨髄の様子を知る手掛かりにも
これらの病態に加え、血液検査では抗がん剤の副作用の骨髄抑制が起きているかどうかも判断します。
骨髄とは、血球を作る工場のことです。抗がん剤の中には、骨髄に作用して血液を作る工程を妨げてしまうものがあり、これを骨髄抑制と言います。患者さんや抗がん剤の種類にもよりますが、骨髄抑制が起こると赤血球、白血球、血小板のいずれも減少してしまいます。
骨髄そのものの検査は、胸骨や腸骨の内部から骨髄液を採取しなければなりません。しかし、患者さんの負担が大きく、簡単に行うことができないため、血液検査の結果を見て骨髄の様子を知る手掛かりにするのです。
凝固検査
血管が傷つけられると、そこから血液が漏れ出します。血液が漏れ続けてしまうと体内から血液がなくなってしまうので、血液を止めるための仕組みが体には備わっています。
その血液を止める仕組みを調べるのが凝固検査です。
血漿の中にある凝固因子を実際に反応させ、血液が止まるまでの時間を調べます。
あまりに早く血が固まる場合には血栓ができ、脳梗塞や肺塞栓のリスクが高まる一方、血がなかなか止まらない場合にはショック状態になるリスクなどがあります。
細菌検査
通常、血液は無菌状態となっていますが、免疫力が低下していると血液の中に細菌が侵入し、繁殖してしまいます。特に抗がん剤の治療中は白血球が減少しやすいため、感染しやすい状態です。
また、白血病の患者さんでは正常な白血球が少なくなってしまうため、白血球数が多くても感染しやすくなります。
血液に乗って全身に細菌がばらまかれると患者さんの命に関わるため、細菌検査では次のようなことを調べます。
・細菌がいるかどうか
・細菌がいる場合、どの種類か
・その細菌に効果的な抗菌薬は何か
輸血検査
骨髄抑制で貧血が進んだり、出血しやすい状態になったりした場合には、患者さんの状態に合わせて輸血が行われます。また、がんの切除の手術で出血が予想される場合にも輸血の準備が必要です。
輸血検査では、患者さんに安全に輸血を行うための検査を行います。
血液型の検査をはじめ、次のようなことも調べます。
・患者さんの体の中に他人の血液と反応する抗体があるかどうか
・輸血する血液と患者さんの血液を混ぜた時に拒絶反応がおこらないかどうか
輸血は、血液型を間違えたり、拒絶反応が起こる血液を輸血してしまったりすると患者さんの命に関わります。そのため、血液型の検査は異なるタイミングで最低2回採血を行い、間違えが無いようにしています。
血液検査でよくある疑問
採血時に何本も採血されるのはなぜか
採血をされるときに「なるべく少ない本数で採血してほしいな」と思いますよね。しかし、それぞれの検査によって血液の適した状態が異なるため、どうしても複数本の採血になってしまいます。
例えば、生化学・免疫検査では血清を用いるため、わざと血液を固めるよう放置し、遠心分離して血清を得ます。一方、血液検査では血液が固まってしまうと正しい血球の数が分からなくなるため、血液を固まらないように採血管にあらかじめ薬剤(抗凝固剤)を入れておき、固まらないようにしています。
凝固検査や細菌検査でも抗凝固剤の入った採血管で検査を行いますが、それぞれ別な抗凝固剤が入った採血管でなければ正しい結果が得られません。
そのため、どうしてもたくさんの採血管での採血が必要になるのです。
スムーズに採血を受けるためにできることは?
採血は痛いので、なるべくスムーズに終わってほしいですよね。
実は採血がスムーズに行われるために患者さんができることがいくつかあるのでご紹介します。
採血前に腕は下げておき、採血部位を温めておく
血液は心臓のポンプによって全身に送られますが、重力の影響も受けます。
そのため、採血される部位(肘や手の甲)は採血直前まで心臓より低い位置に下しておくのがオススメです。
また、寒い時期などは全身から熱が逃げないように血管が収縮するため、採血部位を温めておくと血管が広がり、針が入りやすくなります。
採血時には腕を動かさない
血管がよく見えるよう、手をグーパーと動かしてくれる患者さんもいます。
心遣いはありがたいのですが、過去の研究で、腕を縛った後にこの動作をするとカリウムの測定結果に影響を与えることが分かっています。
検査の結果、この動作のせいで検査結果が異常になっていると考えられる場合には再採血となる可能性があります。
また、針を刺すときに腕が動くと、針がスムーズに入らなかったり、一度入った針が抜けてしまったりします。
なので、採血時には医療者の指示に従い、腕を動かさないのがポイントです。
医療者にプレッシャーを与えない
採血で失敗してほしくないあまり、「一発で採血してほしい」とおっしゃる患者さんもいます。気持ちはわかるのですが、この声掛けは案外医療者にとってはプレッシャーです。
医療者も人間ですから、「失敗したらひどく怒られるのではないか」と委縮してしまい、普段ならスムーズにできる採血もうまくいかなくなってしまいます。ですから、あまり医療者にプレッシャーを与えないのがオススメです。
可能であれば「いつもこの辺から採血されるんです」と教えてあげると、医療者もその部位を重点的に探し、スムーズな採血につながることが多いです。
血液検査の項目と数値
本項では「血液検査の種類と目的」について解説いたしました。
次項では「血液検査の項目と数値」に関してご案内しますので、そちらもお読みいただくことで血液検査についてより深く知ることが出来るようになっております。ぜひ合わせてご確認ください。
「病気が見えるvol.5 血液 第一版」(土屋達之他/監)メディックメディア 2011